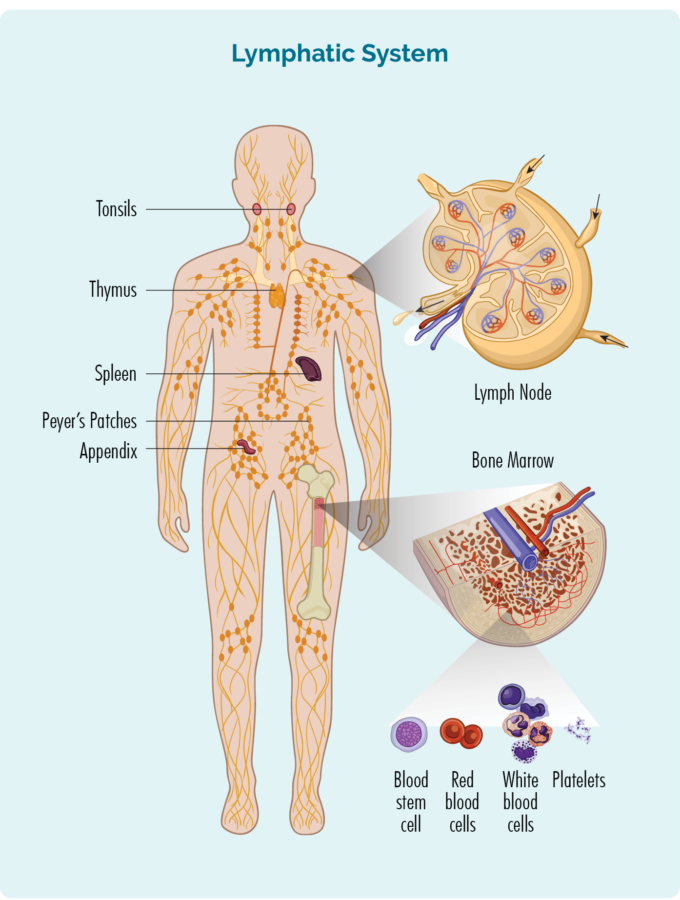
For å forstå FL, må du vite litt om dine B-celle lymfocytter.
B-celle lymfocytter:
- Er en type hvite blodlegemer
- Bekjemp infeksjoner og sykdommer for å holde deg frisk.
- Husk infeksjoner du hadde tidligere, så hvis du får samme infeksjon igjen, kan kroppens immunsystem bekjempe den mer effektivt og raskere.
- Lages i benmargen din (den svampaktige delen i midten av beinet), men lever vanligvis i milten og lymfeknutene dine. Noen lever i thymus og blod også.
- Kan reise gjennom lymfesystemet ditt, til hvilken som helst del av kroppen din for å bekjempe infeksjon eller sykdom.
Follikulært lymfom (FL) utvikler seg når B-cellene dine blir kreft
FL utvikler seg når noen av dine B-celle lymfocytter ringer follikkelsenter B-celler bli kreft. Når patologen ser på blodet eller biopsiene dine, vil de under et mikroskop se at du har en blanding av sentrocyttceller, som er små til mellomstore B-celler, og sentroblaster som er store B-celler.
Lymfom oppstår når disse cellene vokser ukontrollert, er unormale og ikke dør når de burde.
Når du har FL kreft B-cellene:
- Vil ikke fungere like effektivt for å bekjempe infeksjoner og sykdom.
- Kan se annerledes ut enn dine sunne B-lymfocyttceller.
- Kan føre til at lymfom utvikles og vokser i alle deler av kroppen din.
FL er det vanligste langsomtvoksende (indolente) lymfomet, og på grunn av den indolente naturen til dette lymfomet blir det rutinemessig funnet når det er et mer avansert stadium. Avansert stadium FL er ikke helbredende, men målet med behandlingen er sykdomskontroll i mange år. Hvis FL er diagnostisert i de tidlige stadiene, kan du bli kurert av visse behandlingstyper.
Svært av og til kan follikulært lymfom (FL) vise en blanding av celler som også inkluderer aggressivt (hurtigvoksende) B-celle lymfom. Denne endringen i atferd kan oppstå over tid og kalles "transformasjon".'. Transformert FL betyr at cellene dine ser ut og oppfører seg mer som Diffust storcellet B-celle lymfom (DLBCL) eller sjelden, Burkitts lymfom (BL).
Hvem får follikulært lymfom (FL)?
FL er den vanligste undertypen av saktevoksende (indolent) non-Hodgkins lymfom (NHL). Omtrent 2 av 10 personer med indolente lymfomer har en undertype av FL. Det er mer vanlig hos personer over 50 år, og kvinner får det litt oftere enn menn.
Pediatrisk follikulær lymfom er sjelden, men kan forekomme hos barn, tenåringer og unge voksne. Den oppfører seg annerledes enn den voksne subtypen og kan ofte kureres.
Hva forårsaker follikulært lymfom?
Vi vet ikke hva som forårsaker FL, men forskjellige risikofaktorer antas å øke risikoen for å utvikle det. Noen risikofaktorer for FL antas å inkludere:
- tilstander som påvirker immunsystemet ditt som cøliaki, Sjøgrens syndrom, lupus, revmatoid artritt eller humant immunsviktvirus (HIV)
- tidligere kreftbehandling, med kjemoterapi eller strålebehandling
- et familiemedlem med lymfom
*Det er viktig å merke seg at ikke alle mennesker som har disse risikofaktorene vil utvikle FL, og noen mennesker med ingen av disse risikofaktorene kan utvikle FL.
Pasienterfaring med follikulært lymfom (FL)
Symptomer på follikulært lymfom (FL)
Du har kanskje ikke noen symptomer når du først blir diagnostisert med FL. Mange mennesker får diagnosen først når de har tatt en blodprøve, skanning eller en fysisk undersøkelse for noe annet. Dette er på grunn av den indolente - sakte voksende eller søvnige naturen til FL.
Hvis du opplever symptomer, kan de første tegnene og symptomene på FL være en klump, eller flere klumper som fortsetter å vokse. Du kan føle eller se dem på nakken, armhulen eller lysken. Disse klumpene er forstørrede lymfeknuter (kjertler), hovne opp ved at det vokser for mange kreftformige B-celler i dem. De starter ofte i en del av kroppen din, og sprer seg deretter gjennom lymfesystemet.
Disse lymfeknutene kan vokse veldig sakte over lang tid, noe som kan gjøre det vanskeligere å legge merke til om det er endringer.
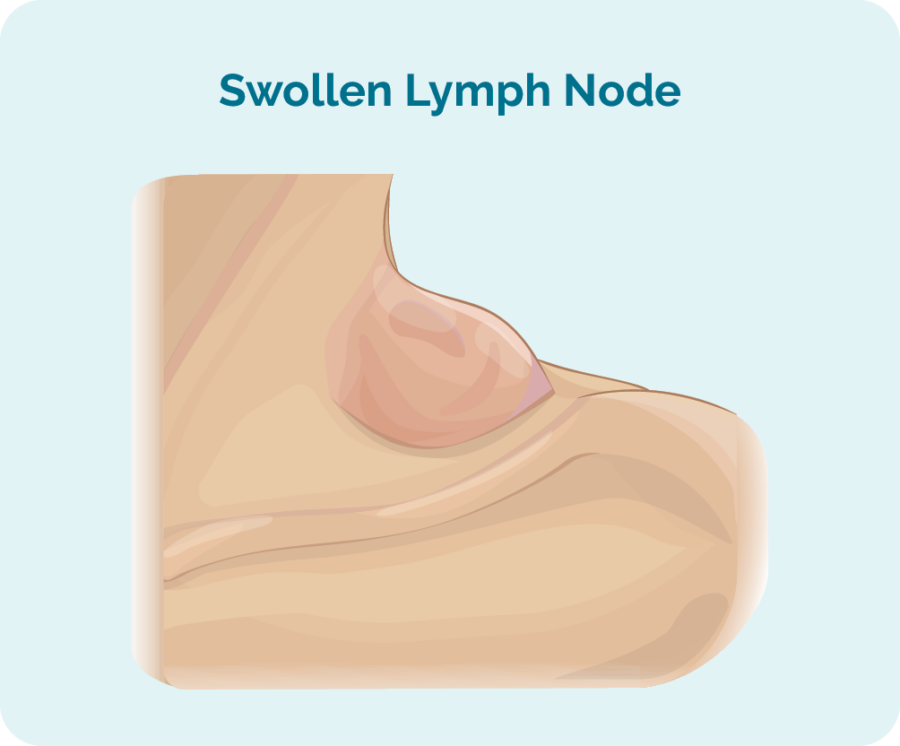
Follikulært lymfom (FL) kan spre seg til hvilken som helst del av kroppen din
FL kan spre seg til din
- milt
- thymus
- lungene
- leveren
- bein
- beinmarg
- eller andre organer.
Milten din er et organ som filtrerer blodet ditt og holder det sunt. Det er også et organ i lymfesystemet der B-cellene dine lever og lager antistoffer for å bekjempe infeksjoner. Det er på venstre side av øvre del av magen under lungene og nær magen (magen).
Når milten din blir for stor, kan det legge press på magen og få deg til å føle deg mett, selv om du ikke har spist så mye.
Thymus er også en del av lymfesystemet ditt. Det er et sommerfuglformet organ som sitter like bak brystbeinet foran på brystet. Noen B-celler lever også og passerer gjennom thymus.
Generelle symptomer på lymfom
Mange symptomer på FL kan ligne på symptomer som finnes hos mennesker, alle undertyper av lymfom, disse kan omfatte:
- føler seg uvanlig trøtt (trøtt)
- føler seg andpusten
- kløende hud
- infeksjoner som ikke forsvinner eller stadig kommer tilbake
- endringer i blodprøvene dine
- lavt antall røde blodlegemer og blodplater
- for mange lymfocytter og/eller lymfocytter som ikke fungerer som de skal
- senkede hvite celler (inkludert nøytrofiler)
- høy melkesyredehydrogenase (LDH) – en type protein som brukes til å lage energi. Hvis cellene dine er skadet av lymfomet ditt, kan LDH søle ut av cellene dine og inn i blodet ditt
- høy beta-2 mikroglobulin – en type protein laget av lymfomceller. Det kan finnes i blodet, urinen eller cerebral spinalvæske
- B-symptomer

Andre symptomer på follikulær lymfom kan avhenge av hvor sykdommen din befinner seg i kroppen din
Område berørt | Symptomer |
Tarm – inkludert mage og tarm | Kvalme med eller uten oppkast (kvalme i magen eller kaste opp) Diaré eller forstoppelse (vannaktig eller hard avføring) Blod når du går på toalettet Føler deg mett selv om du ikke har spist mye |
Sentralnervesystemet (CNS) - inkludert hjernen og ryggmargen | Forvirring eller endringer i hukommelsen Personlighet endringer Beslag Svakhet, nummenhet, svie eller nåler i armer og ben |
Bryst | Kortpustethet Brystsmerter En tørr hoste |
Beinmarg | Lavt blodtall inkludert røde blodlegemer, hvite blodlegemer og blodplater som resulterer i: o Kortpustethet o Infeksjoner som kommer dypt tilbake eller er vanskelige å bli kvitt o Uvanlige blødninger eller blåmerker
|
Skin | Rødt eller lilla utseende utslett Klumper og nupper på huden din som kan være hudfarget eller rød eller lilla Kløe |
Når skal du kontakte legen din
Det er noen symptomer som kan tyde på at FL begynner å vokse eller bli mer aggressiv. Hvis du opplever noen av symptomene nedenfor, kontakt legen din. Ikke vent på neste avtaler. Det er viktig å gi dem beskjed så snart som mulig slik at de kan legge planer for behandling hvis du kan ende opp med å trenge det.
Ta kontakt hvis du:
- har hovne lymfeknuter som ikke går bort, eller hvis de er større enn du forventer for en infeksjon
- er ofte tungpustet uten grunn
- føler meg mer sliten enn vanlig og det blir ikke bedre av hvile eller søvn
- legg merke til uvanlige blødninger eller blåmerker (inkludert i vår bæsj, fra nesen eller tannkjøttet)
- utvikle et uvanlig utslett (et lilla eller rødt flekkete utslett kan bety at du har blødninger under huden)
- blir mer kløende enn vanlig
- utvikle en ny tørr hoste
- opplever B-symptomer.
Det er viktig å merke seg at mange av tegnene og symptomene på FL kan være relatert til andre årsaker enn kreft. For eksempel kan hovne lymfeknuter også skje hvis du har en infeksjon. Vanligvis, hvis du har en infeksjon, vil symptomene bedres, og lymfeknutene vil gå tilbake til normal størrelse i løpet av noen uker. Med lymfom vil disse symptomene ikke forsvinne. De kan til og med bli verre.
Hvordan diagnostiseres follikulært lymfom (FL)?
Diagnostisering av FL kan noen ganger være vanskelig og kan ta flere uker.
Hvis legen din tror at du kan ha lymfom, må de organisere flere viktige tester. Disse testene er nødvendige for å enten bekrefte eller utelukke lymfom som årsak til symptomene dine. Det er svært viktig å bekrefte typen non-Hodgkins lymfom (NHL) ettersom behandling og behandling av din undertype kan være annerledes enn andre undertyper av NHL.
For å diagnostisere FL trenger du en biopsi. En biopsi er en prosedyre for å fjerne deler av eller hele en berørt lymfeknute og/eller en benmarg. Biopsien blir deretter sjekket av forskere i et laboratorium for å se om det er endringer som hjelper legen med å diagnostisere FL.
Når du har en biopsi, kan du få lokal eller generell anestesi. Dette vil avhenge av typen biopsi og hvilken del av kroppen den er tatt fra. Det finnes forskjellige typer biopsier, og du kan trenge mer enn én for å få den beste prøven.
Blodprøver
Du vil ta mange blodprøver over tid. Du vil begynne med blodprøver allerede før du får diagnosen FL. Du vil også ha dem før og under behandlingen hvis du trenger behandling. De gir legen din et bilde av din generelle helse, slik at de kan ta de beste avgjørelsene sammen med deg om helsebehovene dine og behandlingen.
Finnål eller kjernebiopsi
En kjernebiopsi innebærer at legen bruker en nål og setter den inn i din hovne lymfeknute eller klump slik at de kan fjerne en prøve av vev for å teste for lymfom. Dette gjøres vanligvis under lokalbedøvelse, mens du er våken.
Hvis den berørte lymfeknuten er dypt inne i kroppen din, kan biopsien gjøres ved hjelp av ultralyd eller spesialisert røntgenveiledning (avbildning).
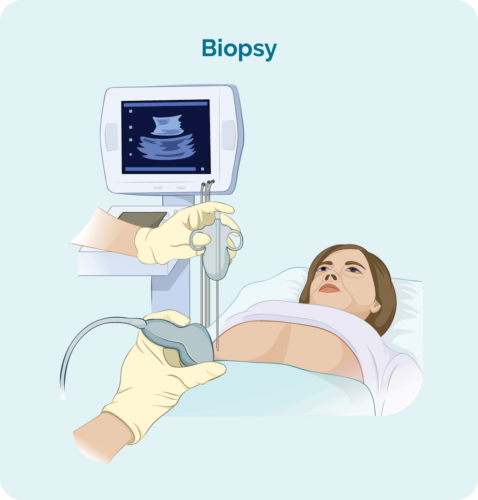
Eksisjonsknutebiopsi
En eksisjonsbiopsi gjøres hvis de hovne lymfeknutene dine er for dype til å nås med en nål, eller hvis legen din ønsker å fjerne og kontrollere hele lymfeknuten.
Det vil vanligvis gjøres som dagprosedyre på en operasjonsstue, og du vil ha en generell bedøvelse for å få deg til å sove en liten stund mens prosedyren gjøres. Når du våkner vil du ha et lite sår og sting. Legen eller sykepleieren din vil kunne fortelle deg hvordan du skal ta vare på såret, og når du skal få stingene ut.
Legen vil velge den beste biopsien for deg.
Resultater
Når legen din får resultatene fra blodprøvene og biopsiene dine, vil de kunne fortelle deg om du har FL og kan også fortelle deg hvilken undertype av FL du har. De vil da gjøre flere tester for å iscenesette og karakterisere FL.
Iscenesettelse og gradering av follikulært lymfom
Når du har blitt diagnostisert med FL, vil legen din ha flere spørsmål om lymfomet ditt. Disse vil inkludere:
- Hvilket stadium er lymfomet ditt?
- Hvilken grad er lymfomet ditt?
- Hvilken undertype av FL har du?
Klikk på overskriftene nedenfor for å lære mer om iscenesettelse og karaktersetting.
Staging refererer til hvor mye av kroppen din som er påvirket av lymfomet ditt - eller hvor langt det har spredt seg fra der det først startet.
B-celler kan reise til alle deler av kroppen din. Dette betyr at lymfomceller (de kreftformede B-cellene) også kan reise til alle deler av kroppen din. Du må ha flere tester for å finne denne informasjonen. Disse testene kalles iscenesettelsestester og når du får resultater vil du finne ut om du har trinn én (I), trinn to (II), trinn tre (III) eller trinn fire (IV) FL.
Stadiet ditt i FL vil avhenge av:
- Hvor mange områder av kroppen din har lymfom
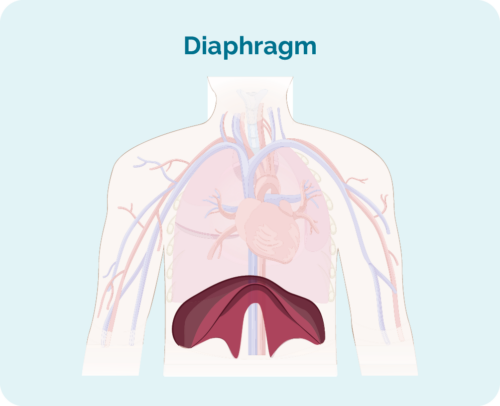
- Hvor lymfomet er inkludert hvis det er over, under eller på begge sider av mellomgulvet (en stor, kuppelformet muskel under brystkassen som skiller brystet fra magen)
- Om lymfomet har spredt seg til benmargen eller andre organer som lever, lunger, hud eller bein.
Stadier I og II kalles "tidlig eller begrenset fase" (som involverer et begrenset område av kroppen din).
Stadier III og IV kalles "avansert stadium" (mer utbredt).
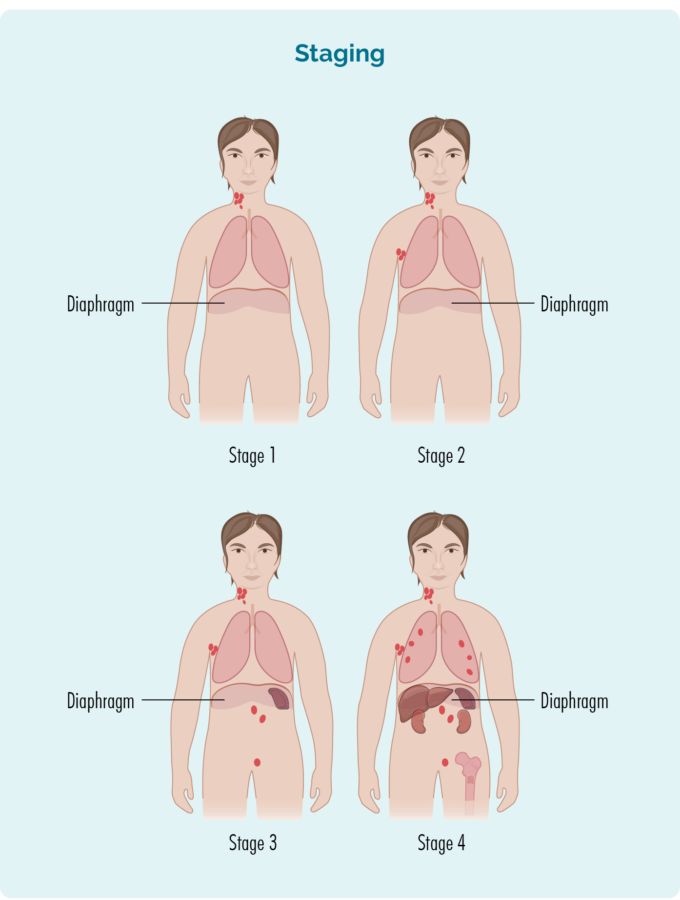
Stage 1 | Ett lymfeknuteområde er påvirket, enten over eller under diafragma*. |
Stage 2 | To eller flere lymfeknuteområder er påvirket på samme side av mellomgulvet*. |
Stage 3 | Minst ett lymfeknuteområde over og minst ett lymfeknuteområde under diafragma* er påvirket. |
Stage 4 | Lymfom er i flere lymfeknuter og har spredt seg til andre deler av kroppen (f.eks. bein, lunger, lever). |
Ekstra iscenesettelsesinformasjon
Legen din kan også snakke om stadiet ditt ved å bruke en bokstav, for eksempel A,B, E, X eller S. Disse bokstavene gir mer informasjon om symptomene du har eller hvordan kroppen din blir påvirket av lymfomet. All denne informasjonen hjelper legen din med å finne den beste behandlingsplanen for deg.
Brev | Betydning | Viktigheten |
A eller B |
|
|
E & X |
|
|
S |
|
(Milten din er et organ i lymfesystemet ditt som filtrerer og renser blodet ditt, og er et sted hvor B-cellene hviler og lager antistoffer) |
Tester for iscenesettelse
For å finne ut hvilket stadium du har, kan du bli bedt om å ha noen av følgende iscenesettelsestester:
Computertomografi (CT) skanning
Disse skanningene tar bilder av innsiden av brystet, magen eller bekkenet. De gir detaljerte bilder som gir mer informasjon enn en vanlig røntgen.
Positron emisjonstomografi (PET) skanning
Dette er en skanning som tar bilder av innsiden av hele kroppen din. Du vil få en medisin som kreftceller - for eksempel lymfomceller absorberer. Medisinen som hjelper PET-skanningen å identifisere hvor lymfomet er og størrelsen og formen ved å fremheve områder med lymfomceller. Disse områdene kalles noen ganger "varme".
Lumbal punktering
En lumbalpunktur er en prosedyre som gjøres for å sjekke om du har lymfom i din sentralnervesystemet (CNS), som inkluderer hjernen, ryggmargen og et område rundt øynene. Du må si veldig stille under prosedyren, så babyer og barn kan ha en generell bedøvelse for å få dem til å sove en stund mens prosedyren er ferdig. De fleste voksne trenger kun lokalbedøvelse for prosedyren for å bedøve området.
Legen din vil stikke en nål inn i ryggen din og ta ut litt væske som kalles "cerebral spinalvæske" (CSF) fra rundt ryggmargen. CSF er en væske som fungerer litt som en støtdemper for CNS. Den bærer også forskjellige proteiner og infeksjonsbekjempende immunceller som lymfocytter for å beskytte hjernen og ryggmargen. CSF kan også hjelpe til med å tømme eventuell ekstra væske du måtte ha i hjernen eller rundt ryggmargen for å forhindre hevelse i disse områdene.
CSF-prøven vil deretter bli sendt til patologi og sjekket for eventuelle tegn på lymfom.
Benmargsbiopsi
- Benmargsaspirat (BMA): denne testen tar en liten mengde av væsken som finnes i benmargsrommet.
- Benmargsaspirat trefin (BMAT): denne testen tar en liten prøve av benmargsvevet.
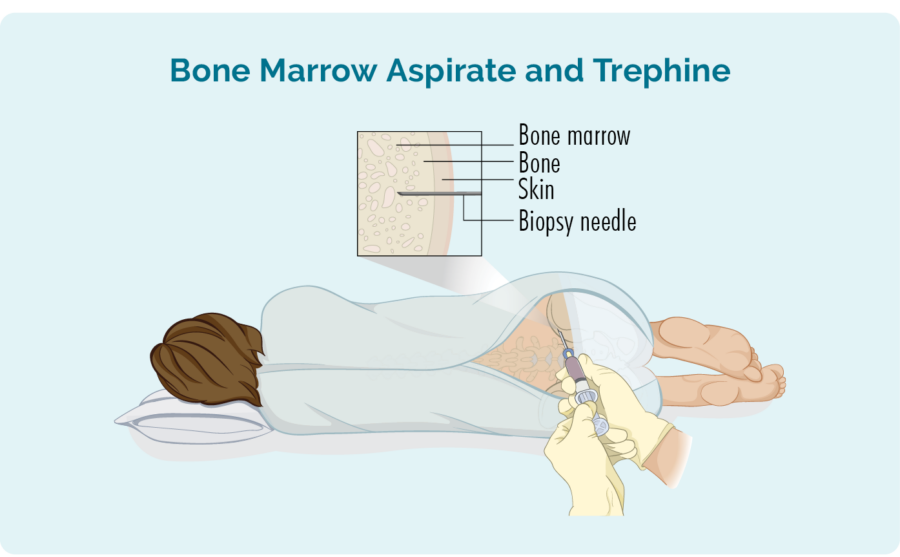
Prøvene sendes deretter til patologi hvor de sjekkes for tegn på lymfom.
Prosessen for benmargsbiopsier kan variere avhengig av hvor du har behandlingen, men vil vanligvis inkludere en lokalbedøvelse for å bedøve området.
På noen sykehus kan du få lett sedasjon som hjelper deg å slappe av og kan hindre deg i å huske prosedyren. Men mange mennesker trenger ikke dette og kan i stedet ha en "grønn fløyte" å suge på. Denne grønne fløyten har en smertestillende medisin (kalt Penthrox eller metoksyfluran), som du bruker etter behov under prosedyren.
Sørg for at du spør legen din hva som er tilgjengelig for å gjøre deg mer komfortabel under prosedyren, og snakk med dem om hva du tror vil være det beste alternativet for deg.
Mer informasjon om benmargsbiopsier finner du på vår nettside her.
Lymfomcellene dine har et annet vekstmønster og ser annerledes ut enn normale celler. Graden av follikulært lymfom er hvordan lymfomcellene dine ser ut under et mikroskop. Grader 1-2 (lav karakter) har et lite antall sentroblaster (store B-celler). Grad 3a og 3b (høy klasse) har et større antall sentroblaster (store B-celler), og ofte ses sentrocytter (små til middels B-celler) også. Cellene dine vil se annerledes ut enn normale celler og vokse annerledes. Jo flere sentroblastceller som er tilstede, jo mer aggressiv (hurtigvoksende) vil svulsten din være. En oversikt over karakterene er nedenfor.
Verdens helseorganisasjon (WHO) gradering av follikulært lymfom (FL)
Klasse | Definisjon |
1 | Lav karakter: 0-5 sentroblaster sett i lymfomcellene. 3 av 4 celler er indolente (saktevoksende) follikulære B-celler |
2 | Lav karakter: 6-15 sentroblaster sett i lymfomcellene. 3 av 4 celler er indolente (saktevoksende) follikulære B-celler |
3A | Høy karakter: Mer enn 15 sentroblaster og også sentrocytter tilstede i lymfomcellene. Det er en blanding av indolente (saktevoksende) follikulære lymfomceller og aggressive (hurtigvoksende) lymfomceller kalt diffuse store B-celler. |
3B | Høy karakter: Mer enn 15 sentroblaster med NEI sentrocytter sett i lymfomcellene. Det er en blanding av indolente (saktevoksende) follikulære lymfomceller og aggressive (hurtigvoksende) lymfomceller kalt diffuse store B-celler. på grunn av dette behandles grad 3b som diffus storcellet B-celle lymfom subtype (DLBCL) ADD: Link til DLBCL |
Graderingen og iscenesettelsen av din FL er veldig viktig, da den indikerer om du trenger behandling og hvilken type behandling.
- Scene IV FL trenger kanskje ikke behandling umiddelbart, og du kan bli satt på aktiv overvåking (se og vent) siden du har lavgradig (langsommere voksende) FL.
- Klasse FL-3A og 3B behandles rutinemessig på samme måte som DLBCL som er en mer aggressiv subtype av NHL.
Det er viktig at du snakker med legen din om dine egne risikofaktorer slik at du kan ha en klar ide om hva du kan forvente av behandlingene dine.
Undertyper av follikulært lymfom (FL)
Når legen din får tilbake alle resultatene dine, vil de kunne fortelle deg hvilket stadium og karakter av FL du har. Du kan også bli fortalt at du har en bestemt undertype av FL, men dette er ikke tilfelle for alle.
Hvis du blir fortalt at du har en bestemt undertype, klikker du på koblingene nedenfor for å lære mer om den undertypen.
Duodenal-type follikulær lymfom kalles også primær gastrointestinal follikulær lymfom (PGFL). Det er en veldig saktevoksende FL og diagnostiseres ofte i tidlige stadier.
Den vokser i den første delen av tynntarmen (duodenum), like forbi magen. PGFL er for det meste lokalisert, noe som betyr at det bare finnes på ett sted, og vanligvis ikke sprer seg til andre deler av kroppen din.
Symptomer
Noen symptomer du kan ha med PGFL inkluderer magesmerter og halsbrann, eller du kan ikke oppleve noen symptomer i det hele tatt. Behandling kan være kirurgi eller se og vente (aktiv overvåking). avhengig av symptomene dine.
Selv når det er behov for operasjon, er resultatet for personer med FL av tolvfingertarmen svært godt.
Overveiende diffust forekommende FL er en gruppe spredte (diffuse) lymfomceller som hovedsakelig finnes i en del av kroppen din. Hovedsymptomene er en stor masse (svulst) som vises som en klump i lyskeområdet ditt.
Follikulært lymfom av pediatrisk type er en svært sjelden form for follikulært lymfom. Det rammer mest barn, men kan også ramme voksne opp til ca. 40 år.
Forskning viser at P-TFL er unik og annerledes enn standard follikulær lymfom. Den oppfører seg mer som en godartet (ikke-kreft) svulst og finnes vanligvis bare i én del av kroppen din. Den sprer seg vanligvis ikke bort fra området den først vokser.
PTFL er mest vanlig i lymfeknuter nær hodet og nakken.
Behandling for follikulær lymfom av pediatrisk type kan innebære kirurgi for å fjerne de berørte lymfeknutene, eller se og vente (aktiv overvåking). Etter vellykket behandling kommer denne subtypen sjelden tilbake.
Forstå lymfom cytogenetikk
I tillegg til alle de ovennevnte testene, kan du også ha cytogenetiske tester. Det er her blod- og svulstprøven din blir sjekket for genetiske varianser som kan være involvert i sykdommen din. For mer informasjon om disse, se vår del om å forstå lymfomgenetikken din lenger ned på denne siden. Testene som brukes for å se etter genetiske mutasjoner kalles cytogenetiske tester. Disse testene ser for å se om du har noen endringer i kromosomer og gener.
Vi har vanligvis 23 par kromosomer, og de er nummerert etter størrelse. Hvis du har FL, kan kromosomene dine se litt annerledes ut.
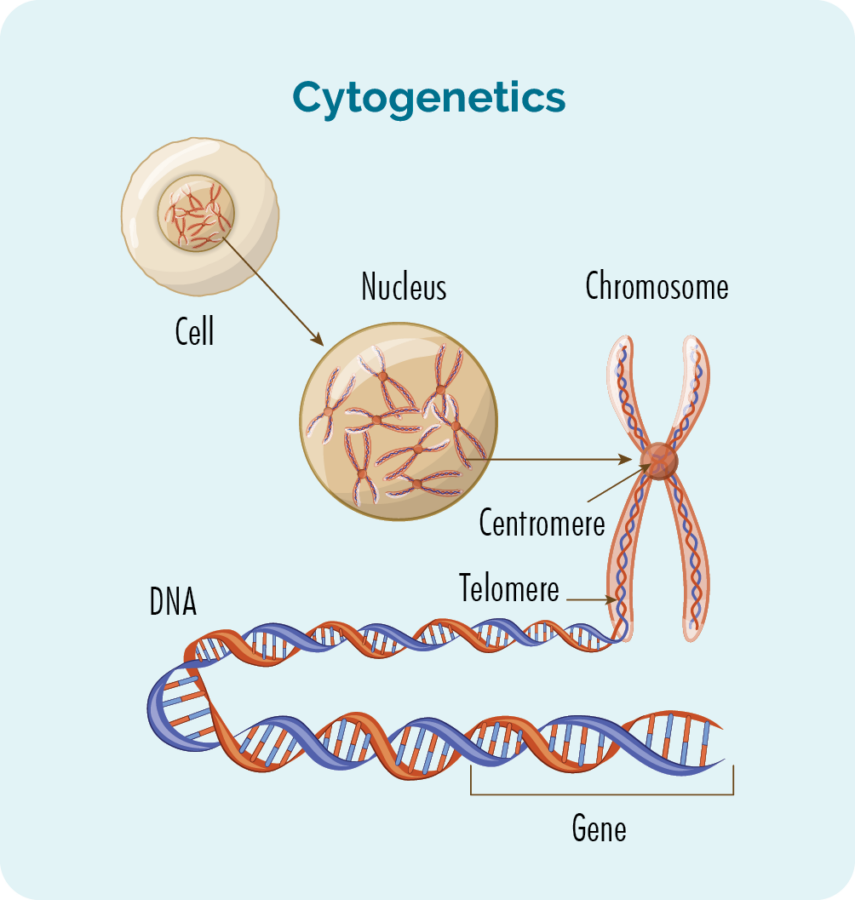
Hva er gener og kromosomer?
Hver celle som utgjør kroppen vår har en kjerne, og inne i kjernen er de 23 kromosomparene. Hvert kromosom er laget av lange DNA-tråder (deoksyribonukleinsyre) som inneholder genene våre.
Genene våre gir koden som trengs for å lage alle cellene og proteinene i kroppen vår og forteller dem hvordan de skal se ut eller handle.
Hvis det er en endring (variasjon) i disse kromosomene eller genene, vil ikke proteinene og cellene dine fungere som de skal.
Lymfocytter kan bli lymfomceller på grunn av genetiske endringer (kalt mutasjoner eller variasjoner) i cellene. Lymfombiopsien din kan bli sett på av en spesialistpatolog for å se om du har noen genmutasjoner.
Hvordan ser FL-mutasjoner ut?
overekspresjon
Forskning har funnet ulike genetiske endringer (mutasjoner) kan forårsake en overuttrykk (for mye) av visse proteiner på overflaten av FL-celler. Når disse proteinene overuttrykkes, vil de hjelpe kreften din til å vokse.
De forskjellige proteinene er en del av en gruppe som normalt forteller cellene å vokse, eller dø og holde en sunn balanse. De gjenkjenner også vanligvis hvis en celle blir skadet, eller begynner å bli kreft, og forteller disse cellene å enten fikse seg selv eller dø. Men overuttrykket av noen av proteinene som forteller lymfomcellene å vokse, fører til at denne prosessen blir ubalansert, og lar kreftcellene fortsette å vokse og formere seg.
Noen proteiner som kan overuttrykkes på FL-cellene dine inkluderer:
- CD5
- CD10
- CD20
- CD23
- CD43
- BCL6
- IRF4
- MUM1
Translokasjon
Gener kan også forårsake endringer i aktivitet og vekst på grunn av en translokasjon. En translokasjon skjer når gener på to forskjellige kromosomer bytter plass. Translokasjoner er ganske vanlig hos personer med FL. Hvis du har en translokasjon i FL-cellene dine, er det sannsynligvis mellom 14. og 18. kromosom. Når du har en translokasjon av gener på 14. og 18. kromosom skrives det som t(14:18).
Hvorfor er det viktig å vite om hvilke genetiske endringer jeg har?
Genetiske endringer er viktige fordi de kan hjelpe legen din med å forutsi hvordan FL vil fungere og vokse. Det hjelper dem også med å planlegge hvilken behandling som kan fungere best for deg.
Å huske navnet på de genetiske endringene dine er ikke så viktig. Men å vite at du har noen av disse genmutasjonene forklarer hvorfor du kan trenge annen behandling eller medisin enn andre med FL.
Oppdagelsen av genetiske endringer i lymfom har ført til forskning og utvikling av nye behandlinger som retter seg mot proteinene eller genene som er involvert. Denne forskningen pågår etter hvert som flere endringer er funnet.
Noen måter din genetiske endring kan påvirke behandlingen din inkluderer:
- Hvis CD20 er overuttrykt på FL-cellene dine og du trenger behandling, kan du ha en medisin som heter rituximab (også kalt Mabthera eller Rituxan). CD20-overuttrykk er svært vanlig hos personer med follikulært lymfom.
- Hvis du har et overuttrykk av IRF4 eller MUM1, kan det tyde på at din FL er mer aggressiv enn indolent, og kan kreve behandling.
- Noen genetiske endringer kan bety at målrettet terapi vil være mer effektiv for å behandle FL.
Spørsmål å stille legen din
Det kan være vanskelig å vite hvilke spørsmål du skal stille når du starter behandlingen. Hvis du ikke vet, hva du ikke vet, hvordan kan du vite hva du skal spørre om?
Å ha riktig informasjon kan hjelpe deg med å føle deg mer selvsikker og vite hva du kan forvente. Det kan også hjelpe deg med å planlegge på forhånd for det du måtte trenge.
Vi har satt sammen en liste over spørsmål du kan finne nyttige. Selvfølgelig er alles situasjon unik, så disse spørsmålene dekker ikke alt, men de gir en god start.
Klikk på lenken nedenfor for å laste ned en utskrivbar PDF med spørsmål til legen din
Behandling for follikulært lymfom (FL)
Når alle resultatene fra biopsiene dine, cytogenetiske tester og iscenesettelsesskanninger har kommet inn, vil legen din kunne lage planer om hvordan du skal håndtere FL. I mange tilfeller kan dette bety å ta "Se og vent"-tilnærmingen. Dette betyr at lymfomet ditt ikke trenger noen behandling, men de vil følge nøye med for å se om lymfomet begynner å vokse mer, eller føre til at du får symptomer eller blir uvel. Du kan laste ned faktaarket vårt om Watch and Wait ved å klikke på lenken nedenfor.
Når du skal starte behandlingen
Legen din vil gjennomgå disse for å bestemme den best mulige behandlingen for deg. Ved noen kreftsentre vil legen også møte et team av spesialister for å diskutere det beste behandlingsalternativet. Dette kalles en tverrfaglig team (MDT) møte.
Legen din vil vurdere mange faktorer om FL. Beslutninger om når eller om du må starte og hvilken behandling som er best er basert på:
- Ditt individuelle stadium av lymfom, genetiske endringer og symptomer
- Din alder, tidligere medisinske historie og generell helse
- Din nåværende fysiske og mentale velvære og pasientpreferanser.
Flere tester kan bestilles før du starter behandlingen for å sikre at hjertet, lungene og nyrene er i stand til å takle behandlingen. Disse kan omfatte et EKG (elektrokardiogram), lungefunksjonstest eller 24-timers urinsamling.
Legen din eller kreftsykepleieren din kan forklare behandlingsplanen din og mulige bivirkninger for deg og er der for å svare på spørsmål du måtte ha. Det er viktig at du stiller legen din og/eller kreftsykepleieren spørsmål om alt du ikke forstår.
Målet med å behandle FL er å:
- Forleng remisjon
- Sørge for sykdomskontroll
- Forbedre livskvaliteten
- Reduser symptomer eller bivirkninger med støttende eller palliativ behandling
Du kan også ringe eller sende e-post til Lymphoma Australia Nurse Helpline med spørsmålene dine, så kan vi hjelpe deg med å få riktig informasjon.
Se og vent
I noen tilfeller kan legen din bestemme at du ikke skal ha aktiv behandling. Dette er fordi follikulært lymfom ofte er i dvale (eller sover) og vokser så sakte at det ikke forårsaker noen problemer i kroppen din. Forskning har vist det det er ingen fordel å starte behandlingen i løpet av denne tiden, og det kommer med en risiko for bivirkninger fra behandling.
Hvis lymfomet "våkner" eller begynner å vokse raskere, vil du sannsynligvis bli tilbudt aktiv behandling.
Hjelpelinje for lymfomomsorgssykepleier:
Telefon: 1800 953 081
E-post: sykepleier@lymphoma.org.au
Når er behandling nødvendig for follikulært lymfom (FL)?
Som nevnt ovenfor, vil ikke alle med FL trenge å starte behandling med en gang. For å hjelpe legene dine med å avgjøre når det er på tide å starte behandlingen, ble det etablert et kriterium kalt 'GELF-kriteriene'. Hvis du har ett eller flere av disse symptomene, er det sannsynlig at du kan trenge behandling:
- En svulstmasse større enn 7 cm i størrelse.
- 3 hovne lymfeknuter i 3 tydelig forskjellige områder, alle større enn 3 cm i størrelse.
- Vedvarende B-symptomer.
- Forstørret milt (splenomegali)
- Trykk på noen av dine indre organer som følge av hovne lymfeknuter.
- Væske med lymfomceller i enten lungene eller magen (pleural effusjoner eller ascites).
- FL-celler funnet i blodet eller benmargen (leukemiske endringer) eller en reduksjon i dine andre helseblodceller (cytopenier). Dette betyr at FL stopper benmargen din fra å kunne produsere nok helseblodceller.
- Forhøyet LDH eller Beta2-mikroglobulin (dette er blodprøver).
Klikk på overskriftene nedenfor for å se de forskjellige behandlingstypene som kan brukes for å administrere FL.
Støttende omsorg gis til pasienter og familier som står overfor alvorlig sykdom. Støttende omsorg kan hjelpe pasienter med færre symptomer, og faktisk bli raskere bedre ved å ta hensyn til disse aspektene ved deres omsorg.
For noen av dere med FL kan leukemicellene dine vokse ukontrollert og fortrenge benmargen, blodstrømmen, lymfeknutene, leveren eller milten. Fordi benmargen er overfylt med FL-celler som er for unge til å fungere ordentlig, vil dine normale blodceller bli påvirket. Støttende behandling kan omfatte ting som at du har blod- eller blodplatetransfusjoner på en avdeling eller i en intravenøs infusjonssuite på sykehuset. Du kan ha antibiotika for å forebygge eller behandle infeksjoner.
Det kan innebære en konsultasjon med et spesialisert omsorgsteam eller til og med palliativ behandling. Det kan også være å ha samtaler om fremtidig omsorg, som kalles Advanced Care Planning. Disse tingene er en del av multidisiplinær behandling av lymfom.
Støttende behandling kan inkludere palliativ behandling som bidrar til å forbedre symptomene og bivirkninger, samt behandling ved livets slutt om nødvendig
Det er viktig å vite at det palliative teamet kan tilkalles når som helst i løpet av behandlingen, ikke bare ved livets slutt. De kan hjelpe deg med å kontrollere og håndtere symptomer (som vanskelig å kontrollere smerte og kvalme) du kan oppleve som et resultat av sykdommen eller behandlingen av den.
Hvis du og legen din bestemmer deg for å bruke støttebehandling eller stoppe kurativ behandling for lymfomet ditt, kan mange ting gjøres for å hjelpe deg å holde deg så sunn og komfortabel som mulig i en stund.
Strålebehandling er en kreftbehandling som bruker høye doser stråling for å drepe lymfomceller og krympe svulster. Før du har stråling, vil du ha en planleggingsøkt. Denne økten er viktig for stråleterapeutene for å planlegge hvordan de skal målrette strålingen mot lymfomet, og unngå å skade friske celler. Strålebehandling varer vanligvis mellom 2-4 uker. I løpet av denne tiden må du gå til strålesenteret hver dag (mandag-fredag) for behandling.
*Hvis du bor langt fra strålesenteret og trenger hjelp til et oppholdssted under behandlingen, vennligst snakk med legen din eller sykepleieren om hvilken hjelp som er tilgjengelig for deg. Du kan også kontakte Cancer Council eller Leukemia Foundation i staten din og se om de kan hjelpe med et sted å bo.
Du kan ha disse medisinene som en tablett og/eller bli gitt som et drypp (infusjon) i venen (i blodet) på en kreftklinikk eller sykehus. Flere forskjellige cellegiftmedisiner kan kombineres med en immunterapimedisin. Kjemoterapi dreper raskt voksende celler, så det kan også påvirke noen av dine gode celler som vokser raskt og forårsake bivirkninger.
Du kan ha en MAB-infusjon på en kreftklinikk eller sykehus. MAB-er fester seg til lymfomcellen og tiltrekker andre sykdommer som bekjemper hvite blodceller og proteiner til kreften slik at ditt eget immunsystem kan bekjempe FL.
MABS vil bare fungere hvis du har spesifikke proteiner eller markører på lymfomcellene dine. En vanlig markør i FL er CD20. Hvis du har denne markøren kan du ha nytte av behandling med en MAB.
Kjemoterapi kombinert med MAB (for eksempel rituximab).
Du kan ta disse som en tablett eller infusjon i blodåren. Oral terapi kan tas hjemme, selv om noen vil kreve et kort sykehusopphold. Hvis du har en infusjon, kan du få den på en dagklinikk eller på et sykehus. Målrettede terapier fester seg til lymfomcellen og blokkerer signaler den trenger for å vokse og produsere flere celler. Dette stopper kreften i å vokse og fører til at lymfomcellene dør av.
En stamcelle- eller benmargstransplantasjon gjøres for å erstatte din syke benmarg med nye stamceller som kan vokse til nye friske blodceller. Benmargstransplantasjoner gjøres vanligvis bare for barn med FL, mens stamcelletransplantasjoner gjøres for begge barn voksne.
Ved en benmargstransplantasjon fjernes stamceller rett fra benmargen, mens som ved en stamcelletransplantasjon fjernes stamcellene fra blodet.
Stamcellene kan fjernes fra en giver eller samles inn fra deg etter at du har hatt cellegift.
Hvis du stammer fra en donor, kalles det en allogen stamcelletransplantasjon.
Hvis dine egne stamceller samles inn, kalles det en autolog stamcelletransplantasjon.
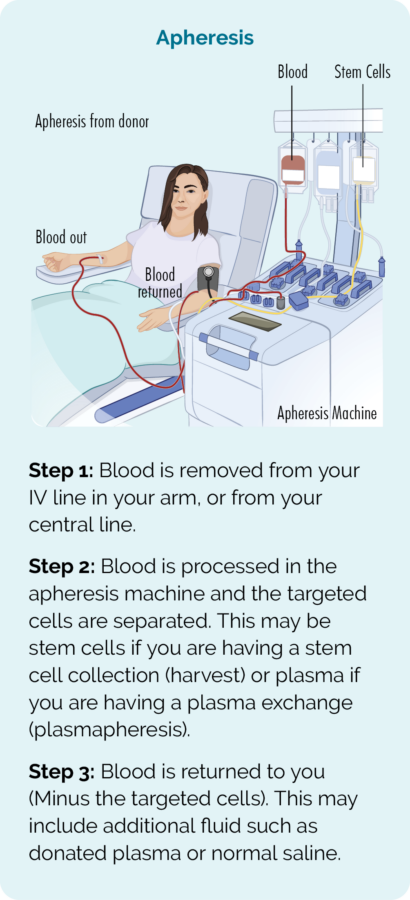
Stamceller samles inn gjennom en prosedyre som kalles aferese. Du (eller donoren din) vil bli koblet til en aferesemaskin og blodet ditt vil bli fjernet, stamcellene separert og samlet i en pose, og deretter returneres resten av blodet til deg.
Før prosedyren vil du få høydose kjemoterapi eller strålebehandling for hele kroppen for å drepe alle lymfomcellene dine. Imidlertid vil denne høydosebehandlingen også drepe alle cellene i beinmargen din. Så de innsamlede stamcellene vil da bli returnert til deg (transplantert). Dette skjer omtrent på samme måte som det ble gitt blodoverføring, gjennom et drypp i venen din.
CAR T-celleterapi er en nyere behandling som kun tilbys dersom du allerede har hatt minst to andre behandlinger for din FL.
I noen tilfeller kan du få tilgang til CAR T-celleterapi ved å bli med i en klinisk studie.
CAR T-celleterapi innebærer en innledende prosedyre som ligner på en stamcelletransplantasjon, hvor T-cellelymfocyttene dine fjernes fra blodet ditt under en afereseprosedyre. I likhet med deg B-celle lymfocytter, er T-celler en del av immunsystemet ditt og jobber med B-cellene dine for å beskytte deg mot sykdom og sykdom.
Når T-cellene er fjernet, sendes de til et laboratorium hvor de omkonstrueres. Dette skjer ved å koble T-cellen til et antigen som hjelper den å gjenkjenne lymfomet tydeligere og bekjempe det mer effektivt.
Kimær betyr å ha deler med forskjellig opprinnelse, så sammenføyningen av et antigen til T-cellen gjør den kimær.
Når T-cellene har blitt rekonstruert, vil de bli returnert til deg for å begynne å bekjempe lymfomet.
Førstelinjebehandling - Start av behandling
Starter terapi
Første gang du starter behandling, kalles det førstelinjebehandling. Når du er ferdig med førstelinjebehandlingen, trenger du kanskje ikke behandling igjen på mange år. Noen mennesker trenger mer behandling med en gang, og andre kan gå måneder eller år før de trenger mer behandling.
Når du starter behandlingen, kan du ha mer enn ett legemiddel. Dette kan inkludere kjemoterapi, et monoklonalt antistoff eller målrettet terapi. I noen tilfeller kan du også ha strålebehandling eller kirurgi, eller i stedet for medisiner.
Behandlingssykluser
Når du har disse behandlingene, vil du ha dem i sykluser. Det betyr at du vil ha behandlingen, deretter en pause, så en ny runde (syklus) med behandling. For de fleste med FL er kjemoimmunterapi effektiv for å oppnå remisjon (ingen tegn på kreft).
Når hele behandlingsplanen din er satt sammen, kalles den behandlingsprotokollen din. Noen steder kan det kalles et behandlingsregime.
Legen din vil velge den beste behandlingsprotokollen for deg basert på faktorene nedenfor
- Stadiet og karakteren til FL.
- Eventuelle genetiske endringer du har.
- Din alder og generelle helse.
- Andre sykdommer eller medisiner du kanskje tar.
- Dine preferanser etter å ha diskutert alternativene dine med legen din.
Eksempler på kjemoimmunterapiprotokoller du kan få for å behandle FL
- BR en kombinasjon av Bendamustine og Rituximab (en MAB).
- BO eller GB- en kombinasjon av Bendamustine og Obinutuzumab (en MAB).
- RCHOP en kombinasjon av rituximab (en MAB) med kjemoterapimedisiner cyklofosfamid, doksorubicin, vinkristin og prednisolon. Denne protokollen brukes bare til å behandle FL når den er høyere grad, vanligvis grad 3a og høyere.
- O-CHOP en kombinasjon av Obinutuzumab, cyklofosfamid, vinkristin, doksorubicin og prednisolon. Denne protokollen brukes bare til å behandle FL når den er høyere grad, vanligvis grad 3a og høyere.
Kliniske studier
Det er mange kliniske studier over hele Australia og rundt om i verden, på jakt etter måter å forbedre behandlingen for mennesker med lymfom. Hvis du er interessert i å lære mer om kliniske studier, klikk på knappen nedenfor. Du kan også snakke med din spesialist – hematolog eller onkolog om hvilke kliniske studier du kan være kvalifisert for.
Vedlikeholdsterapi
Vedlikeholdsterapi gis med det formål å holde deg i remisjon i lengre tid, etter førstelinjebehandlingen.
Fullstendig remisjon
Mange har svært god respons på førstelinjebehandling og oppnår fullstendig remisjon. Dette betyr at når du er ferdig med behandlingen, er det ingen påviselig FL igjen i kroppen din. Dette kan bekreftes etter en PET-skanning. Det er imidlertid viktig å forstå at en fullstendig remisjon ikke er det samme som en kur. Med en kur er lymfomet borte og kommer sannsynligvis ikke tilbake.
Men vi vet med indolente lymfomer som FL, at de ofte kommer etter en tid. Dette kan være måneder eller år etter behandlingen, men det er fortsatt sannsynlig at det kommer tilbake. Dette kalles et tilbakefall. Når det skjer, kan det hende du trenger mer behandling, eller du kan gå til "se og vente" hvis det forblir indolent uten symptomer.
Delvis ettergivelse
For noen mennesker gir førstelinjebehandling ikke en fullstendig remisjon, men en delvis remisjon. Dette betyr at det meste av sykdommen er borte, men det er fortsatt noen tegn på den igjen i kroppen din. Det er fortsatt en god respons, for husk at FL er et indolent lymfom som ikke kan kureres. Men hvis du har en delvis respons, kan den gå i dvale igjen, og du trenger kanskje ikke lenger aktiv behandling, men fortsetter å se og vente.
Om du har fullstendig eller delvis remisjon, kan du se på din oppfølgings-PET-skanning.
For å prøve å holde deg i remisjon så lenge som mulig, kan legen din foreslå at du går på vedlikeholdsbehandling i to år etter førstelinjebehandlingen.
Hva innebærer vedlikeholdsterapi?
Vedlikeholdsbehandling gis vanligvis en gang hver 2.-3. måned og er et monoklonalt antistoff. De monoklonale antistoffene som brukes til vedlikehold er rituximab eller obinutuzumab. Begge disse medisinene er effektive når du har proteinet CD20 på lymfomcellene, som er vanlig med FL.
Andrelinjes behandling
Hvis FL får tilbakefall eller er motstandsdyktig mot førstelinjebehandling, kan det hende du trenger en andrelinjebehandling. Refraktær FL er når du ikke har helt eller delvis remisjon fra førstelinjebehandlingen.
Hvis du er under 70 år, kan du bli tilbudt ulike kombinasjoner av medisiner, etterfulgt av en stamcelletransplantasjon. Stamcelletransplantasjoner er imidlertid ikke egnet for alle. Legen din vil kunne snakke mer med deg om din individuelle egnethet for denne behandlingstypen.
Hvis du ikke har en stamcelletransplantasjon, er det andre behandlingsprotokoller du kan bli tilbudt.
Disse behandlingene brukes til å få deg tilbake til en remisjon og kontrollere lymfomet ditt på lengre sikt.
Behandlingsprotokoller hvis du har en stamcelletransplantasjon
RIS
RICE er en intens cellegift av fraksjonerte (oppdelte) eller infusjonelle (gjennom et drypp) doser av ifosfamid, karboplatin og etoposid. Du kan ha dette hvis du har fått tilbakefall eller før en autolog stamcelletransplantasjon. Du må ha denne behandlingen på sykehus
R-BNP
R-GDP er en kombinasjon av gemcitabin, deksametason og cisplatin. Du kan ha dette hvis du har fått tilbakefall eller før en autolog stamcelletransplantasjon.
Behandlingsprotokoller hvis du ikke skal ha en stamcelletransplantasjon
R-CHOP/ O-CHOP
R-CHOP eller O-CHOP er en kombinasjon av rituximab eller obinutuzumab (en MAB) med cellegiftmedisiner cyklofosfamid, doksorubicin, vinkristin og prednisolon kobler til eviQ.
R-CVP
R-CVP er en kombinasjon av rituximab, cyklofosfamid, vinkristin og prednisolon. Du kan ha dette hvis du er eldre med andre helseproblemer.
O-CVP
O-CVP er en kombinasjon av obinutuzimab, cyklofosfamid, vinkristin og prednisolon. Du kan ha dette hvis du er eldre med andre helseproblemer.
Stråling
Strålebehandling kan brukes når FL får tilbakefall. Det gjøres vanligvis hvis det får tilbakefall i et lokalt område og bidrar til å kontrollere FL og minimere noen symptomer du kan få.
Tredjelinjebehandling
I noen tilfeller kan du trenge mer behandling etter et andre eller tredje tilbakefall. Tredjelinjebehandling vil ofte være lik behandlingene ovenfor.
I noen tilfeller, hvis din FL "transformerer" og begynner å oppføre seg mer som en aggressiv subtype av lymfom kalt diffust stort B-celle lymfom, kan du være kvalifisert for CAR T-celleterapi som en tredje eller fjerde linje behandling. Legen din vil gi deg beskjed hvis FL begynner å forvandle seg.
Transformert lymfom
Et transformert lymfom er et lymfom som opprinnelig ble diagnostisert som indolent (saktevoksende), men som har blitt (transformert til) et aggressivt (hurtigvoksende) lymfom.
Transformasjon av FL kan skje hvis du har flere genetiske endringer i lymfomcellene dine over tid, noe som forårsaker ytterligere skade. Dette kan skje naturlig, eller som et resultat av enkelte behandlinger. Denne ekstra skaden på genene gjør at cellene vokser raskere.
Risikoen for en transformasjon er lav. Forskning viser at i løpet av 10 til 15 år etter diagnosen, kan ca. 2-3 personer av 100 med FL hvert år ha en transformasjon til en mer aggressiv subtype.
Gjennomsnittlig tid fra diagnose til transformasjon er 3-6 år.
Hvis du har en transformasjon fra FL, er det sannsynlig at det vil forvandle seg til en undertype av lymfom kalt diffust stort B-celle lymfom (DLBCL) eller mer sjelden Burkitt lymfom. Du trenger kjemoimmunterapi med en gang.
På grunn av fremskritt i behandlinger, har resultatet for transformert follikulær lymfom blitt kraftig forbedret de siste årene.
Vanlige bivirkninger av behandlingen
Det er mange forskjellige bivirkninger du kan få fra behandlingen din for FL. Før du starter behandlingen, bør legen eller sykepleieren forklare alle de forventede bivirkningene du KAN oppleve. Du får kanskje ikke alle, men det er viktig å vite hva du skal se etter og når du skal kontakte legen din. Sørg for at du har kontaktinformasjon om hvem du bør kontakte hvis du blir frisk midt på natten eller i helgen når legen din kanskje ikke er tilgjengelig.
En av de vanligste bivirkningene av behandlingen er endringer i blodtellingen. Nedenfor er en tabell som beskriver hvilke blodceller som kan være påvirket og hvordan det kan påvirke deg.
Blodceller påvirket av FL-behandling
Hvite blodlegemer | røde blodceller | Blodplater (også blodceller) | |
Medisinsk navn | Nøytrofiler og lymfocytter | erytrocytter | Blodplater plater~~POS=HEADCOMP |
Hva gjør de? | Bekjempe infeksjon | Ta med oksygen | Stopp blødning |
Hva kalles mangel? | Nøytropeni og lymfopeni | Anemi | Trombocytopeni |
Hvordan vil dette påvirke kroppen min? | Du vil få flere infeksjoner og kan ha problemer med å bli kvitt dem selv om du tar antibiotika | Du kan ha blek hud, føle deg trøtt, andpusten, kald og svimmel | Du kan lett få blåmerker, eller få blødninger som ikke stopper raskt når du har et kutt |
Hva vil mitt behandlende team gjøre for å fikse dette? | ● Utsett lymfombehandlingen ● Gi deg oral eller intravenøs antibiotika hvis du har en infeksjon | ● Utsett lymfombehandlingen ● Gi deg en blodoverføring av røde blodlegemer hvis celletallet er for lavt | ● Utsett lymfombehandlingen ● Gi deg en blodplatetransfusjon hvis celletallet er for lavt |
Andre vanlige bivirkninger av behandling for FL
Nedenfor er en liste over noen andre vanlige bivirkninger av FL-behandlinger. Det er viktig å merke seg at nå vil alle behandlinger forårsake disse symptomene, og du bør snakke med legen din eller sykepleieren om hvilke bivirkninger som kan være forårsaket av din individuelle behandling.
- Føler seg kvalm i magen (kvalme) og brekninger.
- Sår munn (slimhinnebetennelse) og endring i smaken av ting.
- Tarmproblemer som forstoppelse eller diaré (hard eller vannaktig bæsj).
- Tretthet, eller mangel på energi som ikke blir bedre etter hvile eller søvn (tretthet).
- Muskel (myalgi) og ledd (artralgi) smerter og smerter.
- Hårtap og uttynning (alopecia) – bare med enkelte behandlinger.
- Mind tåke og problemer med å huske ting (kjemohjerne).
- Endret følelse i hender og føtter som prikking, nåler eller smerter (nevropati).
- Redusert fruktbarhet eller tidlig overgangsalder (livsendring).
Oppfølging – Hva skjer når behandlingen avsluttes?
Når du er ferdig med behandlingen kan det være lurt å ta på seg danseskoene, sette armene i været og feste som denne fyren (hvis du orker), eller du kan bli fylt av bekymring og stress for det som kommer videre.
Begge følelsene er vanlige og normale. Det er også normalt å føle på den ene måten, det ene øyeblikket og på den andre måten i neste øyeblikk.
Du er ikke alene når behandlingen avsluttes. Du vil fortsatt ha jevnlig kontakt med spesialistteamet ditt, og kunne ringe dem hvis du har noen bekymringer.
Du vil fortsatt bli overvåket med blodprøver og en fysisk undersøkelse for å se etter tegn eller tilbakefall eller langvarige bivirkninger fra behandlingen. I noen tilfeller kan du få en skanning som PET eller CT, men dette er ofte ikke nødvendig hvis alle andre tester er normale og du ikke får noen symptomer.
Prognose
Prognose er begrepet som brukes for å beskrive den sannsynlige veien til sykdommen din, hvordan den vil reagere på behandlingen og hvordan du vil gjøre under og etter behandlingen.
Det er mange faktorer som bidrar til prognosen din, og det er ikke mulig å gi en samlet uttalelse om prognose. Imidlertid reagerer FL ofte veldig bra på behandling, og mange pasienter med denne kreftsykdommen kan ha lange remisjoner – noe som betyr at det ikke er noen tegn på FL i kroppen etter behandling.

Faktorer som kan påvirke prognosen
Noen faktorer som kan påvirke prognosen din inkluderer:
- Du alder og generell helse ved diagnosetidspunktet.
- Hvordan du reagerer på behandlingen.
- Hva om noen genetiske mutasjoner du har.
- Undertypen av FL du har.
Hvis du vil vite mer om din egen prognose, vennligst snakk med din hematolog eller onkolog. De vil kunne forklare dine risikofaktorer og prognose for deg.
Survivorship - lever med follikulært lymfom
En sunn livsstil, eller noen positive livsstilsendringer etter behandling kan være til stor hjelp for restitusjonen din. Det er mange ting du kan gjøre for å hjelpe deg å leve godt med DLBCL.
Mange opplever at etter en kreftdiagnose, eller behandling, endres deres mål og prioriteringer i livet. Å bli kjent med hva din "nye normal" er, kan ta tid og være frustrerende. Forventningene til familie og venner kan være annerledes enn dine. Du kan føle deg isolert, trøtt eller en rekke forskjellige følelser som kan endre seg hver dag.
Hovedmålene etter behandling for din DLBCL er å komme tilbake til livet og:
- Vær så aktiv som mulig i jobb, familie og andre livsroller.
- Reduser bivirkningene og symptomene på kreften og dens behandling.
- Identifiser og håndtere eventuelle sene bivirkninger.
- Bidra til å holde deg så uavhengig som mulig.
- Forbedre livskvaliteten din og opprettholde god mental helse.
Ulike typer kreftrehabilitering kan anbefales til deg. Dette kan bety hvilken som helst av et bredt spekter av tjenester som:
- Fysioterapi, smertebehandling.
- Planlegging av ernæring og trening.
- Følelsesmessig, karrieremessig og økonomisk rådgivning.