Hva er remisjon, tilbakefall og refraktær lymfom?
Ettergivelse
Fullstendig remisjon er når skanningene og testene dine ikke viser tegn til lymfom i kroppen din etter behandling.
En delvis remisjon er når det fortsatt er lymfom i kroppen din, men det er mindre enn halvparten av hva det var før behandlingen.
tilbakefall
Ildfast murverk
Remisjon viser en kur
En kur er når du ikke har noen tegn på lymfom igjen i kroppen din og det er ikke sannsynlig at det kommer tilbake. Leger foretrekker ofte å bruke begrepet remisjon, fordi vi vet at lymfom kan komme tilbake.
Jo lenger du er i remisjon, jo mindre sannsynlig er det for et aggressivt lymfom å komme tilbake, så legen din kan til slutt si at du er kurert, men vanligvis vil de bruke begrepet remisjon. Dette er fordi selv om mange mennesker kanskje aldri får lymfomene sine tilbake, vet vi ikke nøyaktig hvem som vil få tilbakefall og hvem som ikke vil få tilbakefall.
Noen mennesker kan ha visse risikofaktorer som gjør det mer sannsynlig å komme tilbake, men du må snakke med legen din om dine egne risikofaktorer og sjanser for helbredelse, remisjon eller tilbakefall.
Hva skjer når lymfom får tilbakefall?
Legen din vil fortsette å overvåke deg etter at du er ferdig med behandlingen, og en av grunnene til at de gjør dette er å se etter tegn og symptomer på at lymfomet ditt får tilbakefall. Ved å fortsette å se deg regelmessig, vil de kunne plukke opp eventuelle tilbakefall tidlig, og bestille flere tester eller starte behandling på nytt ved behov.
Selv om det kan være nedslående å finne ut at lymfomet ditt har fått tilbakefall, er det viktig å vite at selv tilbakefallende lymfom vanligvis reagerer godt på behandlingen, og kan føre til at du går i remisjon igjen.
Tilbakefall er svært vanlig hos personer med indolent lymfom fordi indolente lymfomer ikke anses som helbredelige. I stedet vil du leve med et indolent lymfom resten av livet. Men mellom behandlingene og i tider med remisjon lever mange mennesker et normalt liv, og mange har også en normal levetid.
I noen sjeldne tilfeller kan et indolent lymfom forvandles til en annen og mer aggressiv subtype av lymfom. Transformert lymfom er annerledes enn et tilbakefall. For å lære mer om transformert lymfom klikk på lenken nedenfor.
Hvorfor får lymfom tilbakefall?
Tilbakefall kan skje av flere årsaker. Noen av disse inkluderer:
- Det er ingen kjent kur for noen lymfomer, spesielt indolente lymfomer. Så selv om behandlingen er effektiv til å håndtere sykdommen, kan den ikke kurere den. Når du har indolent lymfom, vil det alltid være noen lymfomceller igjen som har potensial til å våkne og vokse.
- Noen genetiske mutasjoner kan ikke kureres med dagens behandlinger. Så selv om det ikke er noen tegn på lymfom igjen i kroppen din, kan noen genetiske mutasjoner føre til at lymfom vokser igjen.
- Selv når skanninger og tester viser at det ikke er noe lymfom igjen i kroppen din, kan det noen ganger være mikroskopiske lymfomceller som er for få eller små til å bli oppdaget av aktuelle tester og skanninger. Hvis disse er til stede, kan de vokse og formere seg etter avsluttet behandling.
Hvor raskt skjer et tilbakefall?
Hvis du har et aggressivt lymfom som Hodgkin-lymfom eller et svært aggressivt (raskt voksende) ikke-Hodgkin-lymfom, er en kur mer sannsynlig. Men hvis du får tilbakefall, vil det vanligvis skje innen et par år etter at behandlingen er ferdig.
Hvis du har et indolent (saktevoksende) non-Hodgkin-lymfom, er tilbakefall mer vanlig. Mens et tilbakefall kan skje innen måneder etter avsluttet behandling, varer remisjon ofte mange år før et tilbakefall.
Lær om behandling av residiverende lymfom med Dr Michael Dickinson
Hematolog
Hvordan vet du om lymfomet har fått tilbakefall?
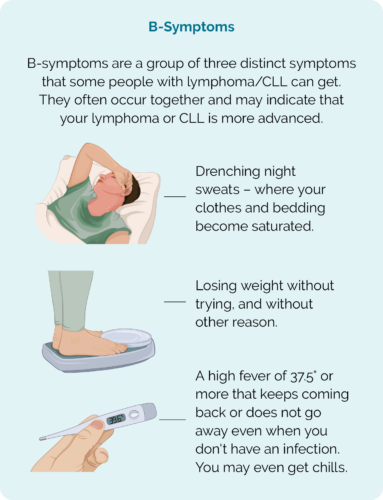
Lymfom kan komme tilbake i samme del av kroppen din, eller det kan påvirke en annen del av kroppen din enn da du hadde lymfomet før. Du kan eller ikke har symptomer, og hvis du har det, kan de omfatte:
- Nye lymfeknuter eller klumper som ikke er relatert til en infeksjon eller sykdom
- Rensende nattesvette
- Uforklarlig vekttap
- Tretthet som er verre enn normalt
- Kløe
- Hudutslett
- Diaré
- Uforklarlig smerte eller ubehag
- B-symptomer.
Hva skjer hvis lymfom får tilbakefall
- Biopsi av nye forstørrede lymfeknuter eller klumper
- Blodprøver
- Positron emisjonstomografi (PET) skanning
- Computertomografi (CT) skanning
- Lumbalpunksjon ved mistanke om lymfom i sentralnervesystemet.
Hva skjer hvis lymfomet mitt er motstandsdyktig mot behandling?
Det kan være plagsomt å finne ut at din nåværende behandling ikke virker for å kurere, stoppe eller bremse lymfomet ditt. Å føle seg redd, sint eller engstelig er ganske normalt. Det er imidlertid viktig å forstå at bare fordi denne behandlingen ikke fungerte som planlagt, betyr det ikke at håpet er tapt. Mange lymfomer som ikke reagerer godt på førstelinjebehandling, kan fortsatt ha god respons på andre- eller tredjelinjebehandlinger.
Refraktær lymfom kan skje når lymfomcellene utvikler sikkerhetsbarrierer eller sjekkpunkter som gjør dem immune mot standardbehandlinger. Visse genetiske mutasjoner kan også gjøre det mindre sannsynlig at noen anti-kreftbehandlinger fungerer effektivt.
Når dette skjer, vil legen din prøve en annen type behandling som fungerer på en annen måte enn dine nåværende behandlinger.

Hvordan vet jeg om lymfomet mitt er refraktært?
Du vil sannsynligvis ha skanninger etter at du har fullført minst to eller tre sykluser av behandlingen. Nøyaktig når du har disse skanningene vil avhenge av din individuelle omstendighet, undertype og behandlingstype. Spør legen din når du skal ha flere skanninger og tester.
Vanligvis etter oppstart av behandlingen vil du legge merke til at hovne lymfeknuter eller andre symptomer forbedres etter et par behandlingssykluser. Men i noen tilfeller kan du legge merke til, eller skanninger kan vise at lymfomet ikke har blitt bedre, og du kan ha nye områder med lymfom.
Legen din kan fortsette med din nåværende behandling og gjøre flere skanninger etter flere behandlingssykluser, eller de kan bestemme seg for å endre behandlingen med en gang. De vil snakke med deg om de beste alternativene for din individuelle situasjon.
Behandlingsmuligheter for residiverende eller refraktær lymfom
Behandlingsalternativene du tilbys hvis du har et tilbakefall eller refraktært lymfom vil avhenge av mange ting, inkludert:
- undertypen, stadiet og plasseringen av lymfomet ditt
- genetiske mutasjoner involvert i lymfomet ditt
- hvis du har hatt en remisjonstid og i så fall hvor lenge du var i remisjon
- din alder og generelle velvære
- hvordan du har taklet tidligere behandlinger
- din kvalifisering for kliniske studier
- dine personlige preferanser.
Typer behandling for residiverende eller refraktær lymfom
Med kliniske studier og nye behandlinger som er godkjent for behandling eller behandling av lymfom i Australia, har vi flere valg av andre- og tredjelinjebehandlinger enn noen gang før. Som sådan, på grunn av de ovennevnte faktorene, er det ingen enhetlig tilnærming til behandling. Noen av behandlingene som er tilgjengelige i andre- og tredjelinjebehandling inkluderer imidlertid:
- Deltakelse i kliniske forsøk
- Kombinasjonskjemoterapi
- Salvage kjemoterapi (høydose kjemoterapi)
- Stamcelletransplantasjon (autolog og allogen)
- Målrettet terapi
- immunterapi
- Biologiske medisiner
- strålebehandling
- Chimeric antigen receptor (CAR) T-celleterapi
- Off label tilgang til medisiner.
Off label tilgang til medisiner
Noen ganger kan du kanskje få tilgang til medisiner som ikke er offentlig finansiert, men som er erklært trygge og lovlige for bruk i Australia av Therapeutic Goods Administration (TGA).
Viktige ting å være klar over:
- Dette er kanskje ikke et alternativ for alle, da hver stat har forskjellige regler og forskrifter.
- Du må kanskje reise for hele eller deler av behandlingen.
- Det kan være veldig dyrt da du må selvfinansiere, eller betale for det selv. Så det er noe som må vurderes nøye og diskuteres med hematologen din for å forstå det fullt ut.
- I noen tilfeller kan du kanskje få tilgang til medisinen på "medfølende grunnlag" der legemiddelfirmaet betaler for deler av eller hele kostnaden for et off-label medisin. Spør legen din om dette er et alternativ for deg.
Får en second opinion
Det er ganske vanlig at pasienter ber om en second opinion. Dette er et godt alternativ for å høre tankene til en annen hematolog som kanskje kan bekrefte informasjonen du har fått av din første hematolog, eller tilby andre alternativer. Det er ingen grunn til å føle seg dårlig av å be om en second opinion. De fleste hematologer er komfortable med at du søker en annen mening – det er tross alt helsen din.
Hvis du ønsker å få en second opinion, snakk med hematologen din. Ofte kan de organisere noe for deg, eller du kan snakke med fastlegen din. Dette er et viktig skritt for å sikre at du får den informasjonen du trenger for å få riktig behandling for dine individuelle forhold.
Finn ut mer om "off label access" i videoen nedenfor
Planlegging av behandling
Å håndtere det følelsesmessige og fysiske presset ved å ha lymfom, og behandling kan være utmattende. Det er viktig å nå ut og få støtte når du trenger det. Ofte har vi mennesker i livet vårt som ønsker å hjelpe, men som ikke helt vet hvordan. Noen mennesker bekymrer seg også for å snakke om hvordan du har det fordi de er bekymret for at de vil si feil ting, overskride eller opprøre deg. Dette betyr ikke at de ikke bryr seg.
Det kan hjelpe å fortelle folk hva du trenger. Ved å være tydelig på hva du trenger kan du få den hjelpen og støtten du trenger, og dine nærmeste kan få gleden av å kunne hjelpe deg på en meningsfull måte. Det er noen organisasjoner som har satt sammen planer du kan bruke for å koordinere noe av omsorgen. Du kan gjerne prøve:
Forhåndsplanlegging av omsorg
Forhåndsplanlegging er en fin måte å sikre at det medisinske teamet og familien vet hvilken behandling du gjør, og ikke ønsker å ha i fremtiden.
Alle bør ha en forhåndsplan for omsorg. Skjemaene som trengs og prosessen for å utvikle en forhåndsomsorgsplan kan variere fra stat til stat. For mer informasjon om avansert omsorgsplanlegging, og for å få tilgang til de riktige skjemaene for staten din, klikk på lenken nedenfor.
Palliativ omsorg
Mange tror palliativ omsorg handler om omsorg ved livets slutt. Selv om dette er en av rollene, har de også en annen stor rolle. De hjelper også med å håndtere symptomer og bivirkninger som er vanskelige å behandle, som du kan oppleve når som helst under lymfomet ditt. Hovedmålet er å bidra til å sikre at du har den beste livskvaliteten både under behandlingen og ved livets slutt.
Symptom/bivirkningsbehandling
Lymfom og dets behandlinger kan forårsake en rekke symptomer og bivirkninger. Mens hematologen eller onkologen din kan hjelpe med mange av disse, trenger noen ganger symptomer eller bivirkninger mer spesialisert behandling. Palliativt team er eksperter på å håndtere disse. De har også tilgang til medisiner som din hematolog eller onkolog ikke er autorisert til å foreskrive. Palliativt team er en stor ressurs for å forbedre din livskvalitet.
Noen symptomer eller bivirkninger de kan hjelpe deg med å håndtere inkluderer:
- smerte – inkludert perifer nevropati
- kvalme med eller uten oppkast
- angst
- kortpustethet
Slutten på livet
Vellykkede kliniske studier betyr at det er mange nye behandlinger som har betydelig forbedret resultater for personer med lymfom - til og med tilbakefall og refraktært lymfom. Mange lever et langt og relativt sunt liv også etter en lymfomdiagnose. Dessverre dør noen ganger mennesker av lymfom.
Den mest kjente rollen til palliativ behandling er å hjelpe mennesker som nærmer seg slutten av livet til å ha kontroll over hvordan de lever resten av livet. De er fantastiske til å gi deg mulighet til å tenke på og planlegge behovene dine og hvor du ønsker å bruke tiden din, samtidig som de sikrer at du er trygg, med god livskvalitet i denne tiden.
Støtt når du nærmer deg slutten av livet ditt
Palliativ behandling kan også hjelpe din familie og dine kjære å forstå hva som skjer, og sikre at de har den støtten de trenger i denne tiden også. Andre ting de kan hjelpe med inkluderer:
- organisere utstyr som du kan bruke hjemme hvis du velger å bli hjemme
- snakke med kjære om sensitive saker som livets slutt og begravelsesplaner
- knytte deg til ulike tjenester i samfunnet
- sikre at din kulturelle og åndelige tro blir opprettholdt i din død
- rådgivning og emosjonell støtte.
Oppsummering
- En kur er når det ikke er noe lymfom igjen i kroppen din og det ikke kommer tilbake.
- Remisjon kan være fullstendig eller delvis og resulterer ikke i noen tegn på lymfom i kroppen din (fullstendig), eller når lymfomcellene har redusert med mer enn halvparten (delvis).
- Lymfom kan få tilbakefall (komme tilbake) etter en tid med remisjon. Remisjon kan vare uker, måneder eller mange år.
- Når aggressive lymfomer får tilbakefall, er det vanligvis i løpet av de første par årene etter avsluttet behandling. Jo lenger du er i remisjon, jo større er sjansen for helbredelse.
- Indolente lymfomer får ofte tilbakefall, men reagerer også vanligvis godt på behandlinger. Du vil leve med et indolent lymfom resten av livet, men kan leve godt i tider med remisjon.
- I noen tilfeller blir lymfom ikke bedre med førstelinjebehandling - dette kalles refraktært.
- Refraktær lymfom kan fortsatt reagere godt på andre og tredje linje behandlinger.
- Forhåndsplanlegging er viktig for å sikre at din familie og leger kjenner til ønsker angående helsehjelpen din.
- Palliativ behandling kan hjelpe med symptomer og behandling av bivirkninger.
- Noen mennesker vil trenge behandling ved livets slutt hvis lymfomene deres ikke reagerer på behandlinger. Palliativ behandling kan være en god støtte, og sikre at du har den beste livskvaliteten i slutten av livet, og gi nødvendig støtte til dine kjære.

